Biologia wybiera znacznik
FDG, PSMA, DOTA, amyloid, perfuzja czy receptor: radiofarmaceutyk decyduje, jaki proces biologiczny PET pokaże. Aparat widzi fotony, ale sens badania zaczyna się w biochemii.
Od rozpadu β⁺ i anihilacji po LOR, TOF, akwizycję 2D/3D, NECR, korekcję osłabienia, scatter, randoms, OSEM, PSF, SUV, dynamiczny PET, QC i artefakty. PET to piękna fizyka, ale obraz powstaje dopiero wtedy, gdy detektory, matematyka i kontrola jakości zagrają razem.
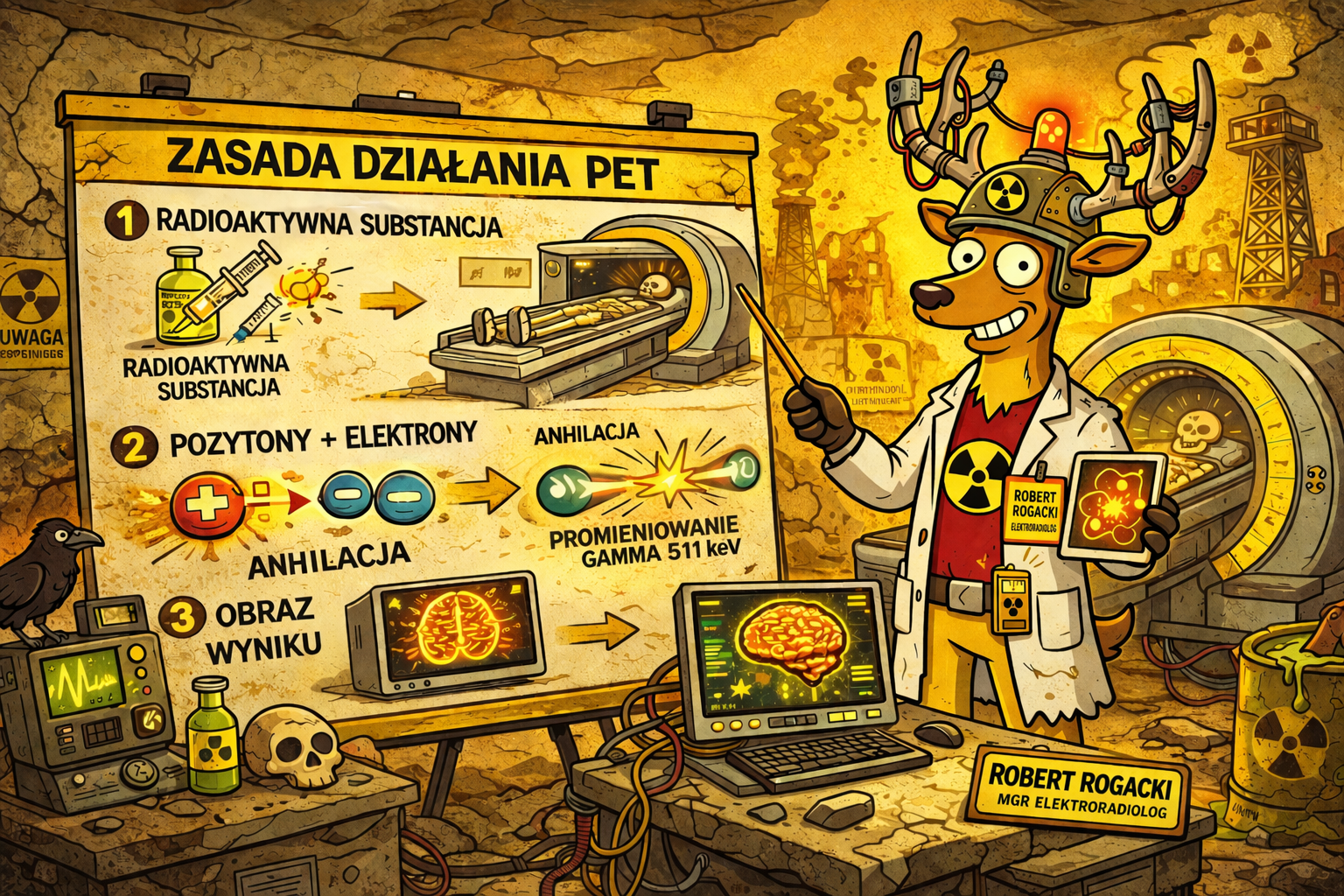
PET nie rejestruje samego pozytonu. Rejestruje skutki jego spotkania z elektronem: dwa fotony 511 keV i miliony linii odpowiedzi, z których komputer składa obraz biologii in vivo.
Izotopy pozytonowe (F-18, C-11, N-13, O-15, Ga-68, Rb-82) ulegają rozpadowi β⁺: proton w jądrze → neutron + pozyton (e⁺) + neutrino. Pozyton emitowany z energią kinetyczną (spektrum, max = energia charakterystyczna izotopu).
Droga pozytonu: Po emisji pozyton porusza się przez tkankę, tracąc energię na jonizację i wzbudzenia. Dopiero po wytraceniu większości energii spotyka elektron z tkanki i dochodzi do anihilacji. To oznacza, że miejsce emisji i miejsce anihilacji nie są idealnie tym samym punktem.
Anihilacja e⁺ + e⁻: Obie cząstki zamieniają się w dwa fotony promieniowania gamma: E = m₀c² = 511 keV każdy. Fotony lecą w przeciwnych kierunkach (kąt 180° ± 0,25°). Ta kolimacja elektroniczna jest wbudowana w fizykę! - nie potrzebujemy ołowianego kolimatora jak w gamma kamerze.
Skaner PET to pierścień (lub kilka pierścieni) kryształów scyntylacyjnych otaczających pacjenta. Każdy kryształ jest podłączony do detektora (PMT lub SiPM).
Koincydencja: Gdy dwa detektory rejestrują fotony 511 keV w krótkim oknie czasowym, system uznaje, że anihilacja zaszła gdzieś na linii łączącej te detektory. Ta linia to LOR, czyli Line of Response.
Brak kolimatora! PET nie potrzebuje kolimatora - to fundamentalna przewaga nad SPECT (gamma kamera). Rezultat: znacznie wyższa czułość (~10-100× wyższa niż SPECT przy tej samej dawce).
Zasięg pozytonu → rozmazanie: Pozyton przebywa pewien dystans zanim się zaanihiluje. Izotopy o wyższej energii pozytonu, np. Rb-82, dają większy wkład do rozmycia niż F-18.
Pojedyncza para fotonów mówi tylko: "anihilacja była gdzieś na tej linii". Dopiero miliony takich linii i algorytm rekonstrukcji tworzą mapę aktywności.
Każdy foton ma 511 keV, bo energia masy elektronu i pozytonu zamienia się w promieniowanie. To najbardziej charakterystyczny podpis fizyki PET.
W SPECT kolimator mechaniczny odrzuca większość fotonów. W PET kierunek wynika z pary koincydencyjnej, więc czułość może być znacznie większa.
Pozyton ma zasięg, fotony nie są idealnie przeciwbieżne, pacjent się rusza, a część fotonów rozprasza się w ciele. Dlatego PET potrzebuje korekcji.
Skaner PET zbiera zdarzenia koincydencyjne, ale część z nich jest myląca. Dobra rekonstrukcja zaczyna się od rozróżnienia sygnału prawdziwego od szumu fizycznego.
Dwa fotony z tej samej anihilacji docierają do dwóch detektorów bez istotnego rozproszenia. LOR dobrze reprezentuje miejsce zdarzenia. To jest złoto PET, czyli informacja, którą naprawdę chcemy zebrać.
Dwa fotony pochodzą z różnych anihilacji, ale trafiają w okno czasowe i system może uznać je za parę. Im większa aktywność i szersze okno czasowe, tym więcej randoms.
Jeden albo oba fotony zmieniają kierunek po efekcie Comptona w ciele pacjenta. Detektory widzą parę, ale LOR jest fałszywie przesunięty. To obniża kontrast i może zawyżać tło.
W bardzo krótkim oknie czasowym rejestrowane są więcej niż dwa detektory. System musi zdecydować, czy odrzucić zdarzenie, czy próbować je rozwiązać. Przy wysokiej aktywności robi się tłoczno jak w tramwaju do cyklotronu.
| Typ zdarzenia | Skąd się bierze? | Co robi z obrazem? | Jak się z tym walczy? |
|---|---|---|---|
| True | Ta sama anihilacja, brak istotnego rozproszenia. | Buduje poprawny sygnał. | Chcemy zebrać ich jak najwięcej. |
| Random | Dwie niezależne anihilacje w jednym oknie czasowym. | Dodaje tło i szum. | Wąskie okno czasowe, estymacja randoms, odejmowanie. |
| Scatter | Rozproszenie Comptona w pacjencie. | Przesuwa LOR i pogarsza kontrast. | Okno energetyczne, modelowanie scatter, korekcja. |
| Multiple | Więcej niż dwa detektory w oknie koincydencji. | Zwiększa niepewność pochodzenia zdarzenia. | Odrzucanie lub algorytmy rozstrzygania zdarzeń. |
LSO (Lutetium Oxyorthosilicate, Lu₂SiO₅:Ce) i LYSO (Lu-Y-Si-O) zastąpiły starsze BGO i NaI jako standard w PET. Kluczowe zalety:
Wada: LYSO naturalnie promieniotwórcze (Lu-176, 2,6% naturalnej zawartości) - emisja β i gamma 307 keV - może powodować losowe koincydencje.
Nowoczesne skanery PET używają SiPM (Silicon Photomultipliers) zamiast tradycyjnych PMT (fotopowielaczy). SiPM to "detektor lawinowy" - siatka mikro-avalanche photodiode (SPAD) na krzemie.
Zalety SiPM vs PMT:
Time-of-Flight PET: Oba fotony 511 keV lecą z prędkością światła (c = 30 cm/ns). Jeśli detektor A zarejestruje foton 500 ps wcześniej niż B → anihilacja była bliżej A o 7,5 cm.
Rozdzielczość TOF: Ograniczona przez precyzję pomiaru czasu (Coincidence Resolving Time - CRT). Współczesne systemy kliniczne pracują w skali setek pikosekund, a najlepsze konstrukcje zbliżają się do okolic 200 ps lub niżej. Im mniejszy CRT, tym lepiej zawężamy miejsce anihilacji wzdłuż LOR.
Korzyść TOF: wyraźna poprawa efektywnego stosunku sygnału do szumu, możliwość skrócenia badania albo pracy z niższą aktywnością, jeżeli pozwala na to protokół i pytanie kliniczne.
| Kryształ | Gęstość (g/cm³) | Czas scyntylacji (ns) | Wydajność świetlna (ph/keV) | Zastosowanie PET |
|---|---|---|---|---|
| LSO/LYSO | 7,1-7,4 | ~40 | ~27-40 | Współczesny standard kliniczny, bardzo dobry do TOF. |
| BGO (Bi₄Ge₃O₁₂) | ~7,1 | ~300 | ~8 | Starsze skanery: dobra absorpcja, słabszy timing. |
| LGSO | ~6,5 | ~30 | ~25 | Kryształ stosowany w części systemów klinicznych. |
| NaI(Tl) | ~3,7 | ~230 | ~38 | Świetny w gamma kamerach, zbyt mało skuteczny dla PET 511 keV. |
| BaF₂ | ~4,9 | składowa szybka <1 ns | niska | Ciekawy historycznie i badawczo materiał do bardzo szybkiego TOF. |
Klasyczny PET wie, że anihilacja była gdzieś na linii LOR. TOF dodaje pytanie: bliżej którego końca tej linii? To nie jest magiczny GPS pozytonu, ale bardzo mocny filtr porządkujący dane.
Jeżeli dwa fotony 511 keV startują jednocześnie, a jeden dociera do detektora minimalnie wcześniej, anihilacja musiała być bliżej tego detektora. Różnica czasu dotarcia fotonów pozwala zawęzić miejsce zdarzenia na LOR.
Wzór edukacyjny: Δx = c × Δt / 2. Dzielimy przez 2, bo jeden foton ma krótszą drogę, a drugi dłuższą. Prędkość światła to około 30 cm/ns, więc 200 ps daje niepewność około 3 cm, 300 ps około 4,5 cm, a 500 ps około 7,5 cm.
Ważne: TOF nie robi z PET mikroskopu. Poprawia przede wszystkim stosunek sygnału do szumu i tempo zbieżności rekonstrukcji, szczególnie u większych pacjentów, gdzie zwykła LOR przechodzi przez dłuższy odcinek ciała.
CRT (Coincidence Resolving Time) zależy od kryształu, fotodetektora, elektroniki, temperatury, kalibracji oraz od tego, gdzie w krysztale pochłonął się foton.
LSO/LYSO + SiPM to duet, który umożliwił nowoczesny TOF: szybki błysk scyntylacyjny, dużo światła i bardzo czuły odczyt krzemowy. Dlatego PET stał się szybszy, czulszy i bardziej odporny na szum statystyczny.
Praktyczny efekt: krótsze badanie, potencjalnie niższa aktywność podana pacjentowi albo lepsza jakość obrazu przy tej samej aktywności. Radiologiczny jeleń nie widzi pikosekund, ale algorytm już tak.
To nadal dużo wobec zmiany 5 mm, ale znakomicie zawęża miejsce, z którego rekonstrukcja ma czerpać informację.
TOF zmniejsza obszar niepewności wzdłuż długiej LOR. Dlatego korzyść w obrazowaniu tułowia jest szczególnie cenna.
Dane są lepiej "przypięte" do właściwych obszarów, więc algorytm mniej błądzi po całym ciele.
Drobne przesunięcia czasowe kanałów detekcyjnych muszą być korygowane, bo inaczej TOF zacznie podpowiadać złą stronę LOR.
PET to nie jest aparat, który robi jedną fotografię. To system liczący miliony zdarzeń: pojedyncze impulsy, pary koincydencyjne, energię, czas i geometrię detektorów.
Pojedyncze zliczenia w detektorach. Same w sobie nie wystarczą do obrazowania PET, ale są ważne do estymacji randoms, oceny obciążenia systemu i kontroli stabilności.
Wszystkie zarejestrowane pary koincydencyjne w oknie czasowym. To mieszanina zdarzeń prawdziwych, rozproszonych i przypadkowych, czyli surowy materiał do dalszego oczyszczania.
Opóźnione okno czasowe pozwala oszacować przypadkowe koincydencje. To sprytna sztuczka: celowo patrzymy "za późno", żeby zmierzyć tło randoms.
Detektory akceptują impulsy w określonym zakresie energii, np. wokół 511 keV. Zbyt szerokie okno wpuszcza więcej scatter, zbyt wąskie odrzuca część dobrych zdarzeń.
Krótsze okno koincydencji ogranicza randoms, ale wymaga szybkich detektorów i dobrej synchronizacji. W PET każda nanosekunda ma charakter, a pikosekundy robią karierę.
Tryb list-mode zapisuje zdarzenia jedno po drugim z czasem i parametrami. Dzięki temu można później robić bramkowanie, rekonstrukcje dynamiczne i analizy zależne od czasu.
| Tryb | Co oznacza? | Zaleta | Ograniczenie |
|---|---|---|---|
| 2D PET | Historycznie z użyciem sept między pierścieniami. | Mniej scatter i randoms. | Niższa czułość, dłuższa akwizycja. |
| 3D PET | Bez sept, akceptuje więcej linii między pierścieniami. | Znacznie większa czułość. | Więcej scatter i randoms, większe wymagania korekcyjne. |
| Dynamic PET | Dane dzielone na ramki czasowe po podaniu radiofarmaceutyku. | Pozwala analizować kinetykę, nie tylko końcowy obraz. | Wymaga protokołu, czasu, modeli i często funkcji wejściowej. |
| Gated PET | Akwizycja sortowana według oddechu lub EKG. | Mniej rozmycia ruchowego. | Mniej zliczeń w każdej fazie, więc więcej szumu. |
Noise Equivalent Count Rate to praktyczna miara jakości statystycznej danych PET. Uczy jednego: nie zawsze "więcej radiofarmaceutyku" oznacza lepszy obraz.
Na początku wzrost aktywności zwiększa liczbę prawdziwych koincydencji, więc obraz może być lepszy. Po pewnym punkcie rosną jednak randoms, scatter i straty zliczeń spowodowane martwym czasem elektroniki.
NECR próbuje sprowadzić ten kompromis do jednej wartości: ile "użytecznych" zliczeń dostajemy po uwzględnieniu szumu. To ważne w porównywaniu skanerów, protokołów i możliwości skracania badania.
W praktyce protokół kliniczny musi trafić w rozsądny obszar pracy systemu: wystarczająco dużo danych, ale bez zalewania detektorów przypadkowymi zdarzeniami.
Dobry PET nie jest tylko "ostry". Dobry PET umie zebrać dużo wartościowych zdarzeń bez robienia statystycznej zupy.
NECR to licznik rozsądku. Pokazuje, że PET ma optimum: za mało aktywności daje szum, za dużo aktywności daje przeciążenie i randoms. Aparatura lubi złoty środek, pacjent też.
Obraz PET nie powstaje z prostego liczenia fotonów. Zanim zobaczymy SUV i kolorową mapę metabolizmu, system musi poprawić straty, błędy i przekłamania ukryte w danych.
Fotony 511 keV mogą zostać pochłonięte lub rozproszone w ciele. PET/CT używa mapy osłabienia z CT, przeskalowanej do energii 511 keV. PET/MRI musi wywnioskować osłabienie z MR, co jest trudniejsze, bo MR nie mierzy gęstości elektronowej.
Rozproszone fotony potrafią przejść przez okno energetyczne i udawać prawdziwą parę. Algorytmy szacują ich wkład, często modelując rozpraszanie pojedyncze w ciele pacjenta.
Przypadkowe koincydencje rosną wraz z aktywnością i szerokością okna czasowego. System może je estymować z opóźnionego okna czasowego albo z częstości pojedynczych zliczeń.
Nie każdy kryształ i kanał elektroniki odpowiada identycznie. Normalizacja wyrównuje czułość poszczególnych LOR, żeby obraz nie miał sztucznych pasów, dziur ani gorących sektorów.
Przy wysokiej aktywności elektronika nie nadąża z obsługą wszystkich impulsów. Korekcja martwego czasu pilnuje, żeby ilościowa informacja nie spłaszczyła się przy dużej liczbie zdarzeń.
Oddychanie, bicie serca i zwykłe poruszenie mogą rozjechać PET z CT albo rozmyć małą zmianę. Stosuje się instrukcje oddychania, bramkowanie, korekcję ruchu i czujną ocenę artefaktów.
SUV nie jest "surową prawdą z organizmu". To wynik biologii, radiofarmaceutyku, czasu od podania, glikemii, masy/parametru normalizacji, kalibracji dawkomierza, korekcji PET, rekonstrukcji i sposobu zaznaczenia VOI. Dlatego porównania między badaniami mają sens tylko wtedy, gdy protokół jest możliwie powtarzalny.
PET jest zadaniem odwrotnym: mamy mnóstwo linii odpowiedzi, a chcemy odtworzyć trójwymiarowy rozkład radiofarmaceutyku. Tu zaczyna się matematyka, która z hałasu robi obraz.
System zapisuje pojedyncze zdarzenia z czasem, energią i parą detektorów albo grupuje je w sinogramy, czyli uporządkowane zestawy projekcji.
Do modelu trafiają osłabienie, scatter, randoms, normalizacja, martwy czas, rozpad radioizotopu i ewentualnie informacje TOF.
Ordered Subsets Expectation Maximization iteracyjnie zgaduje rozkład aktywności, porównuje go z pomiarem i poprawia obraz krok po kroku.
Model PSF uwzględnia odpowiedź przestrzenną skanera, a TOF zawęża informację wzdłuż LOR. Razem poprawiają kontrast, ale mogą też zmieniać SUVmax.
Na końcu ustala się macierz, rozmiar voxela i wygładzanie. Im ostrzej, tym więcej szczegółów, ale też więcej szumu. To klasyczna radiologiczna wymiana: ostrość za spokój.
| Pojęcie | Co oznacza? | Dlaczego ma znaczenie? |
|---|---|---|
| FBP | Filtrowana projekcja wsteczna, historycznie ważna metoda analityczna. | Szybka i edukacyjnie piękna, ale gorzej radzi sobie z szumem i korekcjami niż rekonstrukcje iteracyjne. |
| OSEM | Iteracyjna metoda dzieląca dane na podzbiory. | Standard kliniczny w wielu systemach, pozwala uwzględniać korekcje i statystykę zliczeń. |
| PSF | Model odpowiedzi punktowej skanera. | Poprawia odzysk kontrastu małych zmian, ale może wywoływać efekt obwódki i podbijać SUVmax. |
| TOF | Informacja o różnicy czasu przylotu fotonów. | Poprawia SNR i stabilność rekonstrukcji, zwłaszcza przy większym obiekcie. |
| BSREM/Q.Clear | Rekonstrukcja regularizowana, zależna od parametru siły wygładzania. | Może poprawiać kontrast przy kontroli szumu, ale wymaga świadomego doboru parametrów i walidacji SUV. |
PET jest obrazowaniem ilościowym, ale tylko wtedy, gdy traktujemy liczby z szacunkiem. SUV jest użyteczny, lecz bardzo zależy od protokołu i techniki.
SUV (Standardized Uptake Value) porównuje aktywność w tkance z aktywnością podaną pacjentowi, zwykle znormalizowaną do masy ciała. To próba odpowiedzi: czy w danym miejscu jest więcej radiofarmaceutyku, niż oczekiwalibyśmy przy równomiernym rozkładzie?
Najczęściej spotkasz SUVmax, SUVmean i SUVpeak. SUVmax jest bardzo czuły na pojedynczy gorący voxel, SUVmean zależy od sposobu obrysowania VOI, a SUVpeak bywa bardziej stabilny w badaniach porównawczych.
SUL to SUV normalizowany do beztłuszczowej masy ciała. W onkologii bywa przydatny, bo tkanka tłuszczowa słabo wychwytuje FDG, więc masa całkowita nie zawsze jest najlepszym mianownikiem.
Dlatego porównując badania, trzeba patrzeć nie tylko na liczbę, ale też na protokół. SUV bez kontekstu to jak termometr bez skali.
| Parametr | Plus | Minus | Kiedy uważać? |
|---|---|---|---|
| SUVmax | Prosty, powtarzalny w zaznaczaniu, czuły na ognisko. | Bardzo wrażliwy na szum i rekonstrukcję. | Małe zmiany, obrazy z PSF, niska liczba zliczeń. |
| SUVmean | Stabilniejszy statystycznie. | Zależy od konturu VOI i progu segmentacji. | Niejednorodne guzy, martwica, rozlane nacieki. |
| SUVpeak | Kompromis między stabilnością a czułością. | Wymaga standardowej definicji objętości pomiaru. | Monitorowanie odpowiedzi na leczenie. |
| MTV / TLG | Opisują objętość metaboliczną i ładunek glikolityczny. | Zależne od metody segmentacji. | Gdy zmiana jest rozlana albo ma nieostre granice. |
Statyczny PET pokazuje rozkład aktywności po określonym czasie. Dynamiczny PET pokazuje, jak radiofarmaceutyk napływa, wiąże się, wypłukuje i zmienia w kolejnych minutach.
Akwizycja rozpoczyna się razem z iniekcją lub bardzo krótko po niej. Pierwsze ramki mogą trwać sekundy, późniejsze minuty.
Time-Activity Curve pokazuje, jak aktywność w VOI zmienia się w czasie. To już nie tylko mapa, ale wykres biologii.
Modele kinetyczne potrzebują informacji, ile znacznika było dostępne we krwi. Może pochodzić z próbek krwi albo z obrazu naczyń.
Organizm opisuje się jak układ połączonych przedziałów: krew, tkanka, wiązanie, metabolizm. Parametry mówią o szybkości przejść.
Dla niektórych procesów można użyć analizy graficznej Patlaka. Wynik Ki opisuje tempo nieodwracalnego gromadzenia znacznika.
Dynamiczne protokoły pomagają oceniać nie tylko "ile", ale też "jak szybko" znacznik dociera i wiąże się w mózgu.
PET może ilościowo oceniać myocardial blood flow i rezerwę przepływu, jeśli protokół i znacznik są do tego dobrane.
Dynamiczny FDG PET może pokazać różnice w transporcie i fosforylacji, których pojedynczy SUV nie rozdziela.
Total-body PET ułatwia dynamiczne obrazowanie wielu narządów jednocześnie, bo nie trzeba wybierać jednego krótkiego odcinka ciała.
PET jest bardzo czuły biologicznie, ale jego rozdzielczość ogranicza kilka zjawisk naraz. To ważne, bo mała zmiana może mieć zaniżony SUV przez efekt objętości częściowej.
Pozyton nie anihiluje dokładnie w miejscu rozpadu. F-18 ma zwykle mały zasięg, ale izotopy o wyższej energii pozytonu, np. Rb-82, mogą mocniej rozmywać obraz.
Fotony nie lecą idealnie pod kątem 180°. Typowe odchylenie jest małe, ale w dużym pierścieniu skanera przekłada się na mierzalne rozmycie.
Detektor nie jest matematycznym punktem. Im większy element detekcyjny, tym większa niepewność miejsca interakcji fotonu.
Foton może pochłonąć się bliżej lub dalej w głąb kryształu. Bez informacji DOI na brzegach pola widzenia rośnie błąd paralaksy.
Płuca, serce i przepona nie czekają grzecznie na koniec akwizycji. Ruch miesza sygnał z wielu położeń i obniża ostrość ognisk.
Gdy zmiana jest mała względem rozdzielczości skanera, jej aktywność "rozlewa się" na sąsiednie voxele. SUVmax może być zaniżony, mimo realnie wysokiego wychwytu.
PET świetnie odpowiada na pytanie "gdzie dzieje się biologia?", ale gorzej na pytanie "czy granica tej zmiany ma dokładnie 3,2 mm?". Dlatego PET lubi duet z CT albo MRI: funkcja mówi, gdzie jest aktywność, a anatomia pomaga ją zakotwiczyć.
PET jest aparaturą ilościową. Jeśli skaner, dawkomierz i protokół nie grają razem, SUV może wyglądać naukowo, ale mówić mniej, niż udaje.
Rutynowa kontrola stabilności detektorów, tła, jednorodności i podstawowej odpowiedzi systemu. To szybki poranny rytuał, który chroni cały dzień badań.
Sprawdza i wyrównuje czułość linii odpowiedzi. Bez niej obraz może mieć subtelne artefakty pierścieniowe lub sektorowe.
Skaner PET i dawkomierz muszą zgadzać się co do aktywności. Cross-calibration jest kluczowa, gdy wyniki mają być ilościowe i porównywalne.
Testy okresowe oceniają, jak dobrze system widzi małe struktury i jak skutecznie rejestruje zdarzenia. To fundament porównań między skanerami.
Testy NEMA opisują, ile zdarzeń jest sygnałem, a ile problemem fizycznym. To techniczne tło decyzji o protokołach i czasie akwizycji.
Najlepszy skaner nie pomoże, jeśli każdy wykonuje badanie inaczej. Stały czas uptake, dokumentacja glikemii i procedury pacjenta są częścią jakości.
W PET jakość to nie tylko brak awarii. Jakość to zdolność do zrobienia dziś obrazu, który można uczciwie porównać z obrazem za trzy miesiące, na tym samym lub innym skanerze.
Dobra interpretacja PET zaczyna się od pytania: czy widzę biologię, czy błąd techniczny? Poniżej mapa najczęstszych pułapek.
| Artefakt | Mechanizm | Jak wygląda? | Co sprawdzić? |
|---|---|---|---|
| PET/CT mismatch | Pacjent oddycha inaczej w CT i PET albo poruszył się między akwizycjami. | Fałszywe ogniska przy przeponie, płucach, wątrobie, ścianie klatki. | Obrazy bez korekcji osłabienia, fused PET/CT, pozycję narządów. |
| Metal / implant | Artefakty CT przenoszą się do mapy osłabienia. | Sztuczne gorące lub zimne obszary przy protezach, śrubach, stentach. | CT, NAC PET, algorytm metal artifact reduction. |
| Ekstravazacja | Część aktywności zostaje przy miejscu wkłucia. | Gorące ognisko w kończynie i potencjalnie zaniżony SUV w reszcie ciała. | Miejsce iniekcji, zapis aktywności resztkowej, przebieg żył. |
| Ruch oddechowy | Zmiana przemieszcza się w trakcie kilku minut akwizycji. | Rozmycie guzków płuc, spadek SUV, przesunięcie względem CT. | Bramkowanie oddechowe, CT w odpowiedniej fazie, ocenę MIP i przekrojów. |
| Wysoka glikemia | Glukoza konkuruje z FDG o transport i wychwyt. | Niższy kontrast zmian FDG-avid, zmieniona biodystrybucja. | Glikemię, insulinę, przygotowanie pacjenta, czas od posiłku. |
| Tkanka brunatna | Aktywna termogeneza wychwytuje FDG. | Symetryczne ogniska szyja, nadobojcza, przykręgosłupowo. | Rozkład symetryczny, CT, warunki termiczne, stres pacjenta. |
Jeśli ognisko istnieje tylko po korekcji osłabienia, trzeba podejrzewać artefakt CTAC, a nie od razu chorobę.
Kilka milimetrów ruchu wystarczy, żeby PET i CT zaczęły sobie przeczyć, szczególnie przy małych ogniskach.
Aktywna tkanka brunatna potrafi świecić imponująco. Symetria i lokalizacja są wtedy najlepszymi przyjaciółmi opisu.
Ekstravazacja może zabrać część aktywności z krążenia, więc SUV w zmianach nie mówi już całej historii.
Ta energia nie zależy od radiofarmaceutyku, tylko od masy elektronu i pozytonu. Tracer zmienia biologię badania, ale fotony anihilacyjne mają ten sam znak rozpoznawczy.
Gamma kamera potrzebuje kolimatora, który odrzuca większość promieniowania. PET używa koincydencji, więc może być znacznie czulszy.
Naturalny Lu-176 w kryształach LSO/LYSO jest słabo promieniotwórczy. To zwykle mały, ale realny element tła, ważny w testach i bardzo niskich aktywnościach.
CT użyte do korekcji osłabienia może wprowadzać artefakty, jeśli ma implanty, ruch, gęsty kontrast albo nie pasuje oddechowo do PET.
Nowoczesne systemy mogą zapisywać każde zdarzenie z czasem i parametrami detekcji. To otwiera drogę do bramkowania, rekonstrukcji dynamicznych i nowych korekcji.
Tradycyjne fotopowielacze źle znoszą silne pole magnetyczne. Detektory krzemowe pomogły PET wejść do świata jednoczasowego PET/MRI.
Zmiana rekonstrukcji, PSF, wygładzania albo rozmiaru voxela może przesunąć SUVmax. Dlatego opis wymaga kontekstu, a nie samej liczby.
Długie pole widzenia pozwala zebrać więcej zdarzeń jednocześnie. To wspiera krótsze badania, niższe aktywności i obrazowanie dynamiczne całego ciała.
Na koniec układamy wszystko symetrycznie: fizyka daje fotony, elektronika wybiera zdarzenia, korekcje czyszczą dane, rekonstrukcja buduje obraz, a kontrola jakości pilnuje, żeby wynik był wiarygodny.
FDG, PSMA, DOTA, amyloid, perfuzja czy receptor: radiofarmaceutyk decyduje, jaki proces biologiczny PET pokaże. Aparat widzi fotony, ale sens badania zaczyna się w biochemii.
Pozyton anihiluje z elektronem, powstają dwa fotony 511 keV, a para detektorów zapisuje LOR. Pojedyncza LOR jest tylko wskazówką, miliony LOR tworzą materiał na obraz.
Okno czasowe, okno energetyczne, TOF, normalizacja i korekcje randoms/scatter decydują, ile z surowych zdarzeń naprawdę wnosi informację, a ile tylko hałasuje.
OSEM, PSF, TOF, filtracja i parametry voxela przekładają dane na obraz 3D. To dlatego ten sam pacjent może wyglądać trochę inaczej przy innej rekonstrukcji.
| Etap | Pytanie kontrolne | Najczęstszy błąd myślenia | Lepszy sposób myślenia |
|---|---|---|---|
| Radiofarmaceutyk | Jaki proces biologiczny mierzymy? | "PET zawsze pokazuje raka". | PET pokazuje wychwyt konkretnego znacznika, a nie jedną uniwersalną chorobę. |
| Detekcja | Czy zdarzenie jest true, random czy scatter? | "Każda para fotonów jest idealną informacją". | Surowe dane wymagają selekcji i korekcji, bo ciało pacjenta miesza sygnał. |
| Rekonstrukcja | Jakie parametry zbudowały obraz? | "Obraz PET jest bezpośrednim zdjęciem metabolizmu". | To wynik pomiaru, modelu korekcji i algorytmu rekonstrukcji. |
| Interpretacja | Czy to biologia, artefakt czy fizjologia? | "Najgorętsze miejsce jest zawsze najważniejsze". | Znaczenie ogniska zależy od lokalizacji, wzorca, historii pacjenta i znacznika. |
Do tej rozbudowy wykorzystano materiały edukacyjne, wytyczne i przeglądy o fizyce PET, TOF, detektorach, NECR, SUV, dynamicznym PET, korekcjach i kontroli jakości.